Osteoporoza nazywana jest dyskretnym złodziejem kości, który przez wiele lat nie daje żadnych objawów. Okrada szkielet z odłożonych w nich zasobów. Okrada, aż do momentu, gdy okazuje się, że kość jest już tak osłabiona, że nie może podołać działaniu normalnych nacisków. Wtedy zaczynają się pojawiać objawy choroby.
Osteoporoza przez wiele lat może przebiegać zupełnie bezobjawowo. Występujące symptomy rzadko wiązane są chorobami kości. Pacjenci bagatelizują kolejne problemy, a diagnoza zostaje przesunięta w czasie.
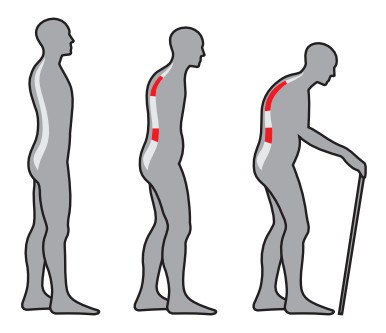
Osteoporoza jest chorobą atakującą układ kostny. W jej przebiegu dochodzi do stopniowego zmniejszania się gęstości tkanki kostnej. Efektem jest osłabienie struktury kości i podwyższone ryzyko złamań. Z wiekiem czy po okresie przekwitania zmniejsza się masa kostna całego szkieletu, to jednak jego pewne elementy są pod tym względem szczególnie dotknięte. Obejmuje to kręgi, zwłaszcza w okolicy odcinka piersiowo-lędźwiowego. A także szyjki kości udowej, żeber oraz obwodowej części kości promieniowej. Dlatego właśnie w osteoporozie to kości najczęściej ulegają złamaniom.
Do podstawowych czynników ryzyka rozwoju osteoporozy należy:
- predyspozycje rodzinne,
- płeć żeńska,
- zaawansowany lek,
- niska masa ciała,
- rasa biała lub żółta.
Do rozwoju osteoporozy przyczynić się mogą również zaburzenia hormonalne, choroby układu pokarmowego, oddechowego, nerek oraz niektóre leki. Oprócz czynników podstawowych wyróżnia się także czynniki modyfikowalne, związane z dietą i stylem życia.
Czynniki dietozależne:
- niedobór wapnia – u osób w podeszłym wieku zapotrzebowanie na wapń wynosi 1500 mg/dobę, tymczasem typowa dieta polska pokrywa je w 40-60%. W przypadku niedoboru wapnia w diecie jest on pobierany z kości, co prowadzi do osteoporozy;
- niedobór witaminy D – w naszej szerokości geograficzne niedostateczna ilość światła w miesiącach jesienno-zimowych przyczynia się do konieczności wewnętrznej suplementacji;
- niedobory białka – niedostateczna ilość białka u osób młodych będzie powodowała zaburzenia wchłaniania wapnia, a u osób starszych zwiększenie utraty masy kostnej;
- używki – palenie papierosów i picie dużej ilości kawy będzie zwiększać wydalanie wapnia z moczu, natomiast alkohol w ilościach umiarkowanych zadziała korzystnie na gospodarkę wapnia, lecz przewlekły alkoholizm będzie prowadził do niedoborów wapnia oraz witaminy D i K;
- brak aktywności fizycznej połączony z niedowagą (kości wzmacniane są przez całe życie podczas poddawanie ich obciążeniom).
Typy osteoporozy:
Osteoporoza pomenopauzalna – atakuje przeważanie kobiety, które ukończyły 50 bądź 60 rok życia. Związane jest to z typowym dla okresu przekwitania niedoborem estrogenów. Niski poziom żeńskich hormonów płciowych prowadzi do patologicznego zmniejszenia gęstości tkanki kostnej. Proces charakteryzuje się dużą dynamiką. W jego przebiegu najczęściej obserwuje się złamania nadgarstków, bądź przedramienia.
Osteoporoza starcza – związana jest ze starzeniem się układu szkieletowego. Pierwsze zmiany pojawiają się po ukończeniu 40 roku życia i dotyczy zarówno kobiet jak i mężczyzn. Zwykle występuje u osób ok 70-75 roku życia. Cechuje się obniżoną mineralną kości. Złamania najczęściej lokalizuje się w kręgosłupie i bliższym odcinku kości udowej. Dzięki leczeniu przeciwresorpcyjnemu częstości złamań zmniejsza się i ok 30-50%.
Osteoporoza wtórna – spowodowana jest przyjmowaniem niektórych leków lub różnymi chorobami. Dotyka pacjentów w każdym wieku, a wśród jej przyczyn wyróżniamy: cukrzycę, nadczynność tarczycy/przytarczyc itp. Na zachorowanie narażone są osoby po częściowej resekcji żołądka, stosujące niektóre leki, cierpiące na choroby autoimmunologiczne. Również te zmagające się z alkoholizmem lub chorobą wątroby. To dość częsty typ osteoporozy, stanowi bowiem 20% wszystkich przypadków.
Objawy osteoporozy zależy od liczby i obszaru złamań. Często początek osteoporozy objawia się ostrym bólem. Pojawiającym się nagle, niespodziewanie, nawet przy wykonywaniu codziennego lekkiego wysiłku. Ruchy kręgosłupa są bardzo ograniczone, a ból wzmaga się przy kaszlu czy kichaniu. Chory potrafi dokładnie zlokalizować źródło bólu. Złamaniom często towarzyszy brak apetytu oraz wzdęcia brzucha. Spożywanie programów daje uczucie pełności w nadbrzuszu i nasila ból w miejscu złamania.
Ponadto zmienia się sylwetka. Występuje deformacja klatki piersiowej, zwana garbem lub garbem wdowim. Jest wynikiem kompresyjnych złamań przednich części wielu kręgów. Plecy są zgarbione, zaokrąglone, dochodzi do obniżenia wzrostu. Złamania kręgów mogą wówczas pojawić się jako skutek zwykłego schylenia się czy odkaszlnięcia.
Złamania kości szyjki udowej odbiera zdolność samodzielnego poruszania się u 50% pacjentów. Są wyjątkowo niebezpieczne dla osób starszych – co piąta kobieta oraz co trzeci mężczyzna umierają po upływie roku od powstania takiego urazu. Nierzadko dochodzi również do złamań nadgarstków, a także kości promieniowej i ramieniowej.
Osteoporoza jest chorobą przewlekłą, stąd wczesne jej rozpoznanie umożliwia zapobieganie oraz zastosowanie leczenie na wczesnym etapie zapobiegającego złamaniom. Diagnozowaniem oraz leczeniem zajmuje się reumatolog – specjalista z zakresu schorzeń kości i stawów.
W diagnostyce osteoporozy korzysta się z kilku badań. Tym, od którego przeważnie rozpoczyna się diagnostykę jest densytometria, czyli oznaczenie gęstości minimalnej kości. Bada się miejsca, które najczęściej ulegają złamaniom, czyli szyjkę kości udowej oraz odcinek lędźwiowo-krzyżowy kręgosłupa. Uzyskane pomiary porównuje się z wynikami grupy kontrolnej i na podstawie tego oblicza się wskaźnik T-score. Określa on, o ile obniżyła się u pacjenta gęstość mineralna kości w stosunku do zdrowych osób. To bezpieczne badanie, które nie wymaga żadnego przygotowania.
W ramach profilaktyki pacjent powinien regularnie wykonywać badania laboratoryjne – morfologię krwi, badania funkcji wątroby i nerek, stężenie parathormonu, witaminy D oraz markerów obrotu kostnego. Jeżeli ukończyliśmy 50. rok życia i chcemy sprawdzić, czy nasz układ kostny jest w dobrej kondycji, warto wybrać się na wizytę do lekarza rodzinnego. Zleci on podstawowe badania, a w razie potrzeby skieruje nas do gabinetu specjalisty.
Nadrzędnym celem w leczeniu osteoporozy jest zapobieganie złamaniom, których powikłania mogą być groźne dla zdrowia. Terapia powinna obejmować leczenie farmakologiczne, a także pewne zmiany stylu życia ze strony pacjenta.
Regularne uprawianie sportu wpływa na naszą kondycję, sprawność oraz siłę mięśni. Rzadko jednak mówi się o tym, że aktywność fizyczna wpływa także na budowę i kondycje układu kostnego. Regularna, umiarkowana aktywność fizyczna stymuluje kości do produkcji macierzy kostnej, tym poprawiają strukturę i gęstość kości. Ponadto regularne ćwiczenia wzmacniają gorset mięśniowy, poprawiają koordynację i stabilizują sylwetkę, co zmniejsza ryzyko upadku.
Warto również pomyśleć o usunięciu wszelkich czynników środowiskowych, które mogą doprowadzić do upadku. Mieszkanie powinno być dobrze oświetlone, a śliskie podłogi powinny zastąpić płytki lub panele antypoślizgowe. Jeśli nie ma takiej możliwości, osoba chora powinna zaopatrzyć się w dobrej jakości obuwie, stabilizujące stopę bez ślizgającej się podeszwy.
Statystyki pokazują, że aż 80% cierpiących na zrzeszotnienie kości zaniechało cyklicznego przyjmowania leków. Spowodowała to trudna sytuację związaną z pandemią koronawirusa. Utrudnienia obejmują uzyskanie recepty bądź informacji na temat leczenia. Odwoływane są ponadto wizyty w poradniach specjalistycznych. Wiele osób w podeszłym wieku zrezygnowało z kontynuowania terapii, co może okazać się tragiczne w skutkach.
Program Koordynacji Profilaktyki Złamań Osteoporotycznych:
Program jest skierowany do:
- kobiet,
- od 50-70 roku życia,
- osób, które nie leczą się na osteoporozę ani nie została ona zdiagnozowana.
Więcej informacji znajdziecie pod linkiem:
https://pacjent.gov.pl/programy-profilaktyczne/profilaktyka-osteoporozy

Najnowsze komentarze